5類となった後の医療機関への公費負担などの詳細は、3月上旬に決定する予定だ。しかし段階的な移行を経て見直される可能性が高い。これらの施策は、病院の収入形態を大きく変えていただけに、その後の変化への対応が急がれる。
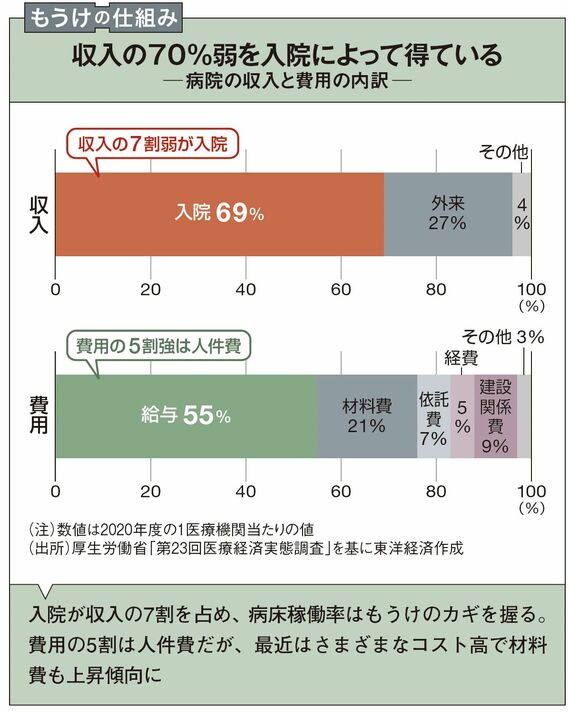
そもそも病院の収入は7割程度を入院が占め、3割程度を外来が占めている。収入増には病床を効率よく稼働させることが必要なため、コロナ禍による一般患者の減少は大きな痛手となった。
とくに2020年3月から5月にかけての感染拡大初期は、感染患者を受け入れた病院ではコロナ患者専用の病床を設けるなどの対策を行った結果、一般患者を受け入れる人的余裕や病床数が減り、外来患者や入院患者が減少。コロナ患者を受け入れなかった医療機関でも、患者の受診控えによって患者数が減少した。これにより医療機関の医療行為によるもうけを表す医業収入は悪化。日本病院会などが行った調査によれば、赤字病院の割合は19年の63.5%から、20年の79.1%に拡大した。
コロナ対応補助が消える
一方、政府はコロナ患者の受け入れを促すことを目的に、コロナ患者のために確保された病床の機会損失を補償した。21年度までに空床補償のために交付された金額は、約3兆1000億円に上る。病院経営に与えた恩恵は大きく、これによって黒字転換した医療機関も多い。19年度に45.5%だった経常赤字病院の割合は20年度に30.8%、21年度には19.9%と縮小した。
迅速な補助金の交付はコロナの診療体制を整える大きな役割を担ったが、会計検査院からは、一部の病院に過大支給があったなどの指摘もある。5類化でこの補助金がどうなるかは具体的に言及されていないが、見直される可能性がある。
また、5類化によってなくなる可能性のある収入としては、診療報酬の加算も挙げられる。
病院の収入を決める診療報酬制度とは、医療行為や医薬品、医療機器の一つひとつに国が点数を設定し、医療機関が1点当たり10円を掛けた金額を保険者から払い戻してもらうという仕組み。点数は細かく定められていて、病院側で自由に上げ下げできない。その基準となる診療報酬点数は2年に一度、国の医療政策に沿って改定される。点数が高くなれば医療機関側のインセンティブとなるため、政府は推進したい政策に誘導する形で点数の項目を追加したり、点数を上げたりする。
次ページが続きます:
【医療現場で高まる不安】













