日本の医療は高齢社会向きでないという事実 「医療提供体制改革」を知っていますか?
日本の病院の多くは、他国の公的所有とは異なり私的所有である。この日本的特徴の下で、今、「高齢化の進展により更に変化する医療ニーズと医療提供体制のミスマッチを解消する」ために医療提供体制の改革が進められているのである。そうした改革が進められるのと同時進行で、「医療」という言葉そのものの意味も、かつてのような救命・延命、治癒、社会復帰を前提としたものから、病気と共存しながらQOL(Quality of Life)の維持・向上を目指すものへと変えざるをえない状況になっていった。
そして、医療をQOL の維持・向上と見なせば、医療と介護の境目はなくなり、医療と介護がQOL の維持改善という同じ目標を掲げた医療福祉システムの構築が、今の時代に要請されることになっていく。これが目下この国で進められている、医療と介護の一体改革である。
医療と介護が同じ目標を掲げた医療福祉システムとして構築される中、そのキーワードとなるのが「地域包括ケア」である。国民会議報告書では、地域包括ケアは「地域ごとの医療・介護・予防・生活支援・住まいの継続的で包括的なネットワーク」のことである。
提供体制改革は2025年までに間に合わせたい
医療・介護の一体改革は、かなり急ピッチで進められている。その理由は、第1 次ベビーブーム世代、いわゆる団塊の世代が75歳という後期高齢期に達し終えるのが2025年だからである。後期高齢期、すなわち75歳以上になると医療・介護のニーズが急増し、しかも、第1 次ベビーブーム世代が後期高齢者になるあたり以降は、この国の医療・介護ニーズの絶対量は安定的に推移するため、まずは2025年をメドとして、医療・介護の提供体制の整備が図られているのである。
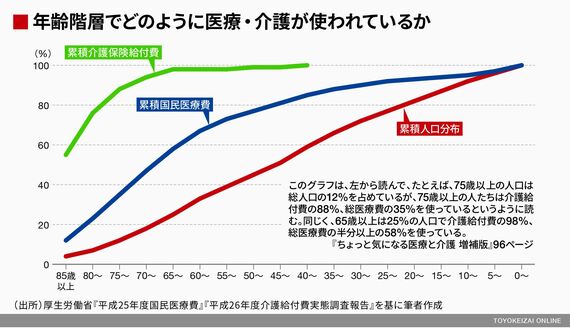
こうした目標年2025年を前にして、冒頭に書いたように、医療・介護の提供体制、医療保険制度、医師の養成など、さまざまな改革が重なってきたわけである。
今進められている医療と介護の改革を理解するための基礎中の基礎の知識は、日本は今、「治す医療」から「治し支える医療」に変わらざるをえず、治し、支える地域完結型の医療には、介護との境はなく、医療・介護の一体改革が必然となっているということである。この一体改革は、地域医療構想と地域包括ケアという両輪で進められているのであるが――このあたりは、いずれ折に触れて論じることにしよう。
記事をマイページに保存
できます。
無料会員登録はこちら
ログインはこちら
印刷ページの表示はログインが必要です。
無料会員登録はこちら
ログインはこちら































無料会員登録はこちら
ログインはこちら