仙台市のような、病院再編をめぐる市民と行政当局、あるいは市と県との衝突はそれほど珍しいことではない。県立病院の場合、統合によって病院事業を好転させたい県と、病院の立地する市町村との間では、対立が生じがちだ。
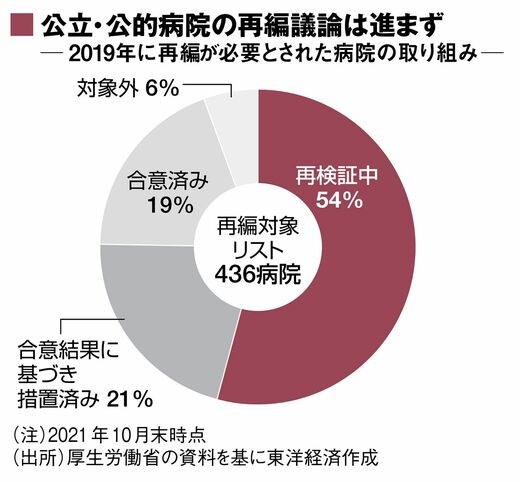
2019年9月、厚生労働省が「再編統合についてとくに必要」として424の公立・公的病院(後に436病院に修正)の名前を公表。病院関係者の間に大きな波紋を呼んだ。
が、その後間もなくして突入したコロナ禍において公立・公的病院は大きな役割を果たした。公立・公的病院の7割以上がコロナ患者を受け入れたのだ。こうした状況を受け、「424病院の再編議論は実質的に“総崩れ”になった」(公立病院の経営に詳しい城西大学の伊関友伸教授)。
再編・統合の必要性を病院側が検証する期限だった2020年秋を過ぎてもなお、半数以上の病院が「再検証中」だ。
再編の必要性が薄れたわけではない
公立・公的病院はコロナ患者受け入れに伴う一時的な補助金収入で潤い、経営的にも追い込まれてはいない。ただし伊関氏は、「再編の必要性が薄れたわけではない」と指摘する。
現在、日本の病床はケガや急激に進行する病気に対応する急性期病床(高度急性期を含む)が過半を占める。だが今後は高齢化などから、リハビリや介護などの機能を持つ、回復期病床、慢性期病床の需要が高まっていく。このシフトを進めるためには病院の再編は不可避だ。
公立・公的病院の数は減少傾向にあるとはいえ、日本はOECD(経済協力開発機構)加盟国の中で人口当たりの病床数が圧倒的に多い。一方で医師や看護師は少ないため、医療従事者が分散してしまっている。
次ページが続きます:
【東海大は大磯病院を徳洲会に譲渡】











